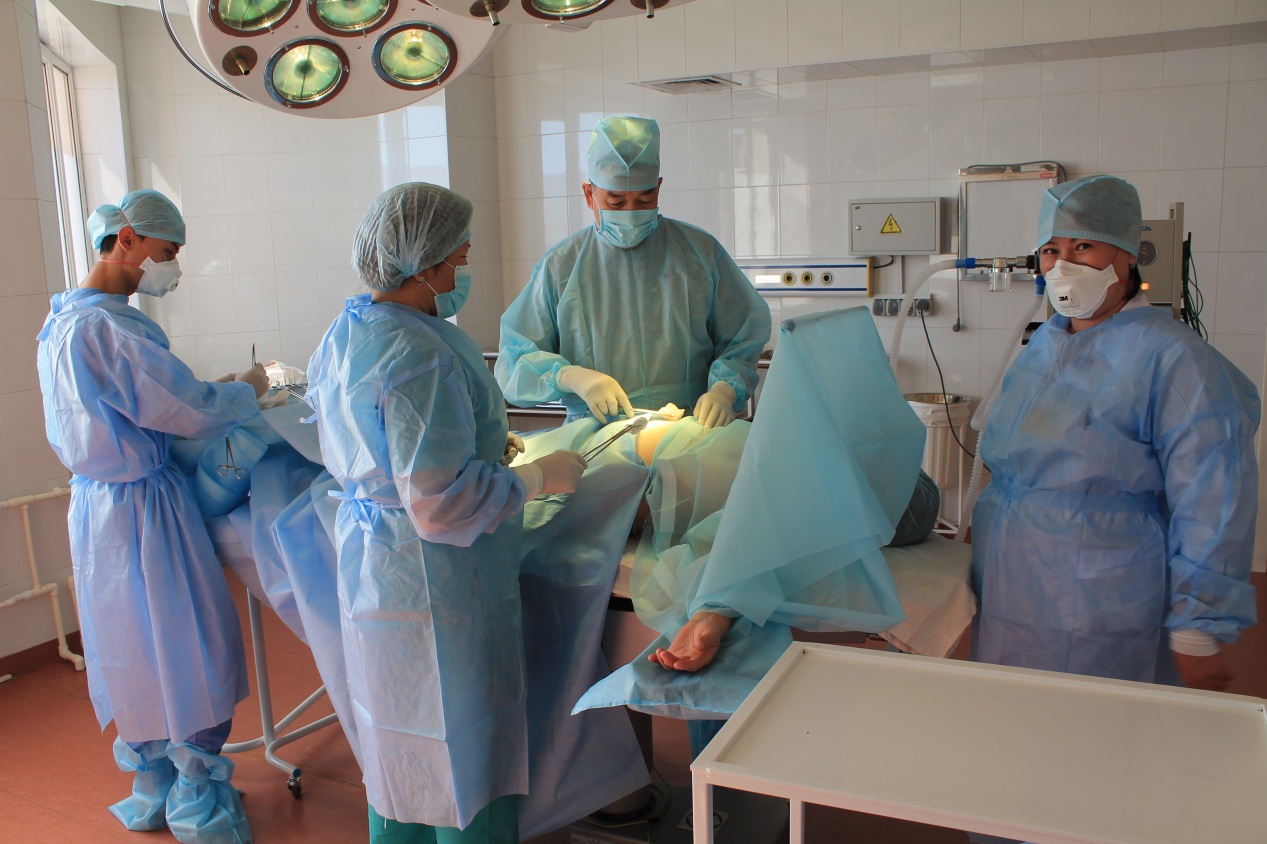
В центре фтизиопульмонологии г. Алматы по жизненным показаниям было проведено сложная операция и спасена жизнь пациента с диагнозом казеозная пневмония левого легкого с рецидивирующим кровохарканьем.
К хирургическому лечению казеозной пневмонии многие фтизиохирурги подходят с осторожностью и рекомендуют операцию лишь при стабилизации процесса. Однако современные возможности предоперационной подготовки, особенности хирургической тактики и анестезиологического пособия, высокий уровень реанимационной службы позволяют расширить показания к раннему оперативному лечению.
При развитии угрожающих жизни осложнений (легочное кровотечение, пиопневмоторакс) в первые дни госпитализации могут возникнуть экстренные показания к хирургическому лечению.
В качестве примера показании к ранней операции приводим следующее клинический пример в центре фтизиопульмонологии г.Алматы.
Больной Ж., 48 лет, безработный. Туберкулез легких выявлен в октябре 2018 года. В мокроте выявлены МБТ в большом количестве, устойчивые к изониазиду, рифампицину, левофлоксацину, протионамиду. Находился в ННЦФ РК с 14.12.2018г по 29.04.2019г с диагнозом: Инфильтративный туберкулез левого легкого в фазе распада, МБТ(+), 4- категория, преШЛУ ТБ. Получал по схеме ИРЛ- Bdg-200мг х 3 раза в неделю, Cm- 1000мг в/м х 1 раз в день, Lzd- 600 мг х раз в день, Cfs- 100мг, Cs-750 мг. После выписки из стационара пациент продолжал лечения через мобильную группу ГП № 18. В августе 2019 года появились гипертермия до 39-40С, кровохарканье, боли в груди, одышка при минимальной физической нагрузке, кашель с гнойной мокротой (до 100 мл в сутки). Больной обратился к фтизиатру, и при рентгенологическом обследовании было обнаружено тотальное поражение левого легкого.
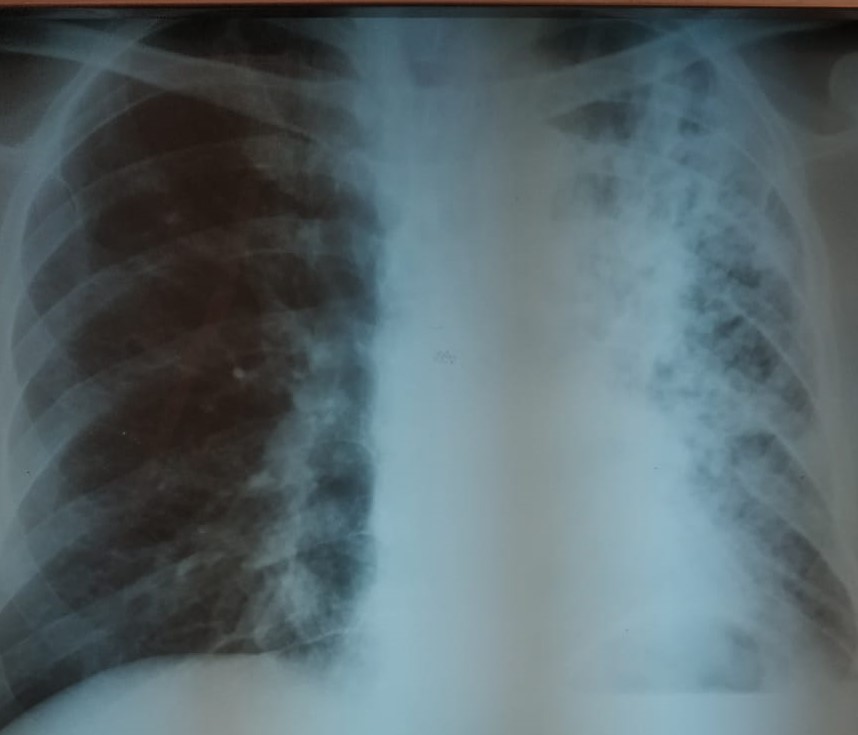
При поступлении в ЦФ Рис 1 (а) казеозная пневмония левого легкого.
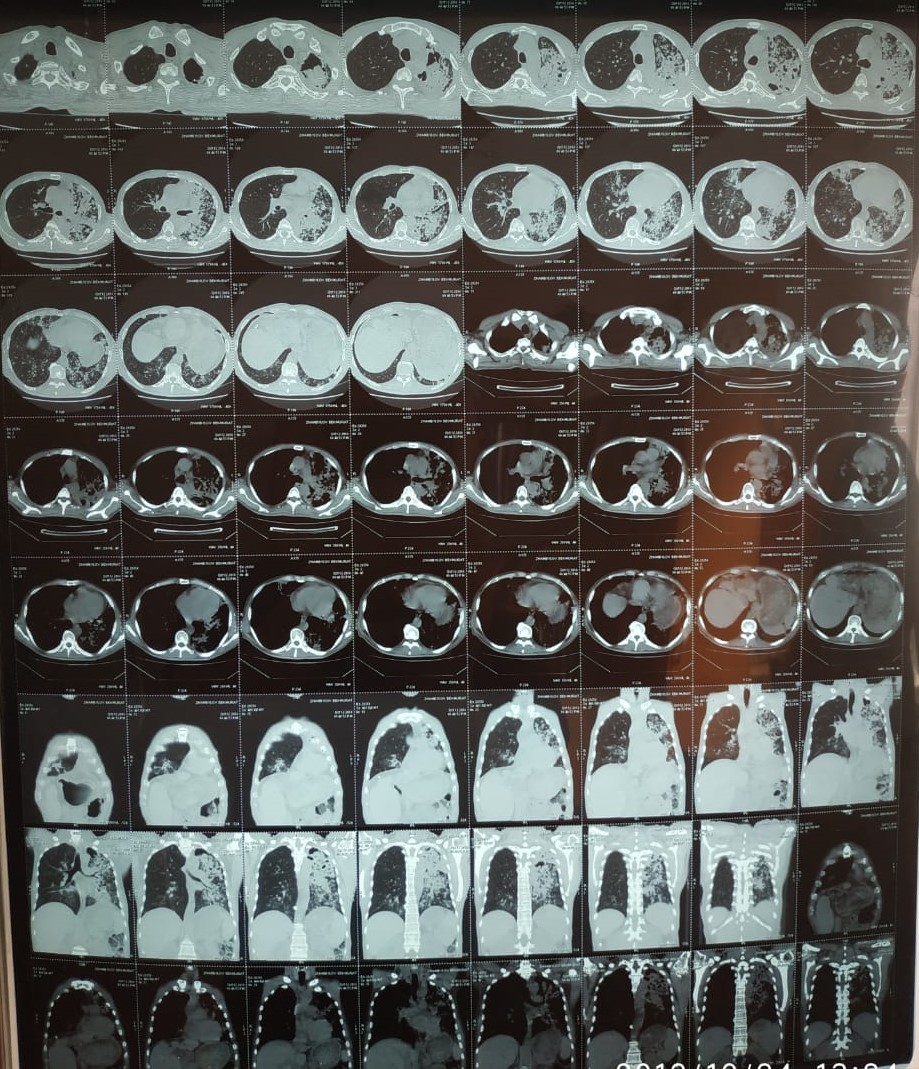
Рис 1 (в), КТ легкого казеозная пневмония левого легкого.
Рис 1. Обзорная рентгенограмма (а) и компьютерная томограмма (б) больного Ж., 48 лет, с казеозной пневмонией левого легкого.
После консультации фтизиатра установлен диагноз: Казеозная пневмония левого легкого, осложненное кровохарканьем; МБТ+, 4-категория, преШЛУ ТБ. Сопутствующий: Сахарный диабет 2 тип, инсулин зависимая форма. Декомпенсация. Железодефицитная анемия средней степени тяжести. Хронический пиелонефрит. Миопия слабой степени. Диабетическая ангиоретинопатия. Хронический вирусный гепатит «В», с низкой биохимической активностью.
Госпитализирован в хирургическое отделение центра фтизиопульмонологии г.Алматы.
При поступлении состояние больного тяжелое: АД 90/50 мм. рт. ст., ЧСС-80 в 1 мин, частота дыханий 20 в 1 мин. В общем анализе крови: гемоглобин- 106 г/л, эр- 3,38х 10.12/л, лейкоциты-6,4х10.9/л, увеличение СОЭ- до 38 мм/час.
При фибробронхоскопии отмечались двусторонний гнойный бронхит и туберкулезный стеноз левого верхнедолевого бронха. В течение 2-х недель больной получал Bdg(бедаквилин)-200мг х 3 раза в неделю, Lzd (линезолид)- 600 мг х 1 раз в день, Cfs(клофазимин)-100 мг, См( капреомицин)-1000 мг в/м х 1 раз в день,, Сs(циклосерин)-750мг, проводилась симптоматическая и дезиртоксикационная, гемостатическая терапия. Однако у больного сохранялись кашель с гнойной мокротой, снижение аппетита, нарастал дефицит массы тела (рост 163 см, вес 56 кг). Периодически возобновлялось кровохарканье. На контрольной рентгенограмме (рис 2а) в левом легком появились множественные очаги деструкции разного рода.
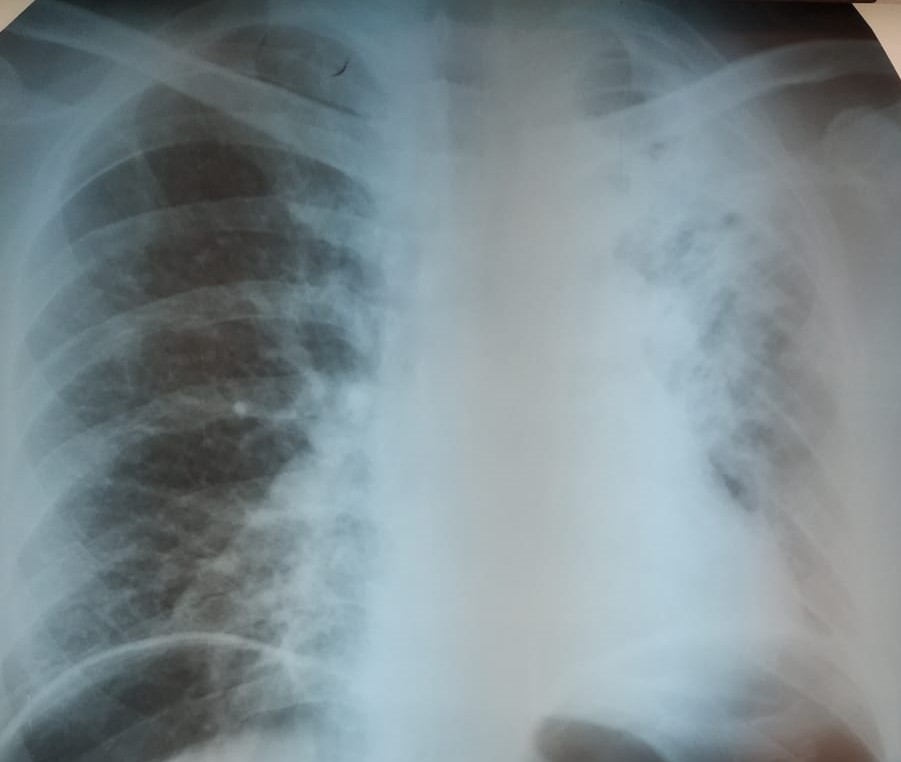
Через 2 недели, Рис 2.(а) левом легком множественные очаги деструкции разного рода.
В связи с бесперспективностью консервативной терапии 10.09.2019г была произведена видеоассистент- торакоскопическая пневмонэктомия слева (хирург Б.А.Бижанов, асс. Кесебаев Т.К, наркоз Айнакузова Г.Л) Продолжительность операции 3ч 40 мин, интраоперационная кровопотеря 300 мл, гемотрансфузии не проводилось. Плевральная полость пациента была субтотально заращена грубыми кровоточащими спайками. Из боковой торакотомии (разрез 10 см в пятом межреберье) легкое выделено интраплеврально. Иссечены увеличенные до 3,5 см, спаянные казеозные лимфатические узлы средостения предтрахеальной, бифуркационной и параэзофагеальной групп. Выделены, перевязаны и пересечены левая легочная артерия и легочные вены . Главный бронх выделен до бифуркации, прошит аппаратом УБ-25 и пересечен. Легкое удалено. Трахеобронхиальные швы и культи сосудов плевризированы.
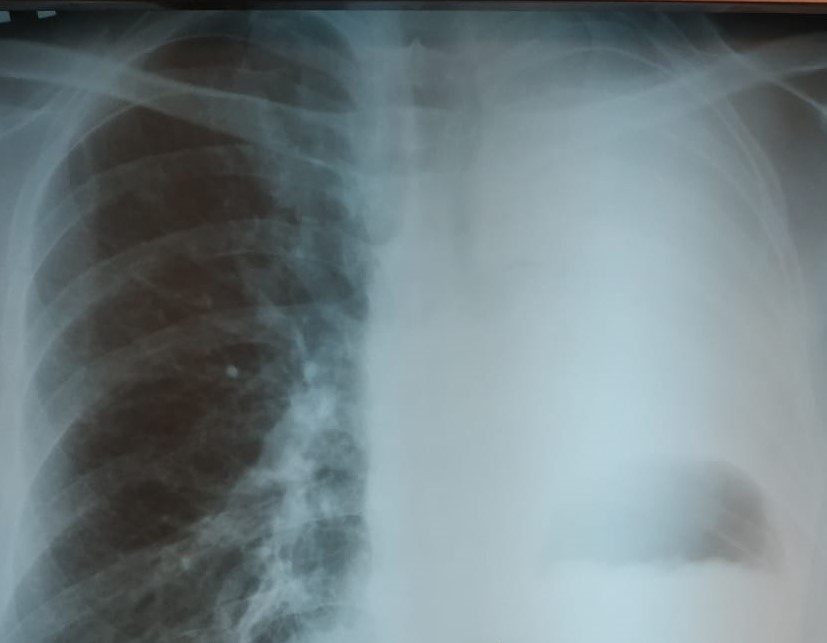
Рис 2.(в) через 1,5 мес после операции.
Послеоперационные лечение гладкое. На обзорной рентгенограмме легких через 1,5 мес после операции левая половина грудной клетки гомогенно затемнена, правое легкое без патологических изменений. Рис 2.(в)- через 1,5 мес после операции.
В удаленном препарате определялась тотальная казеозная пневмония
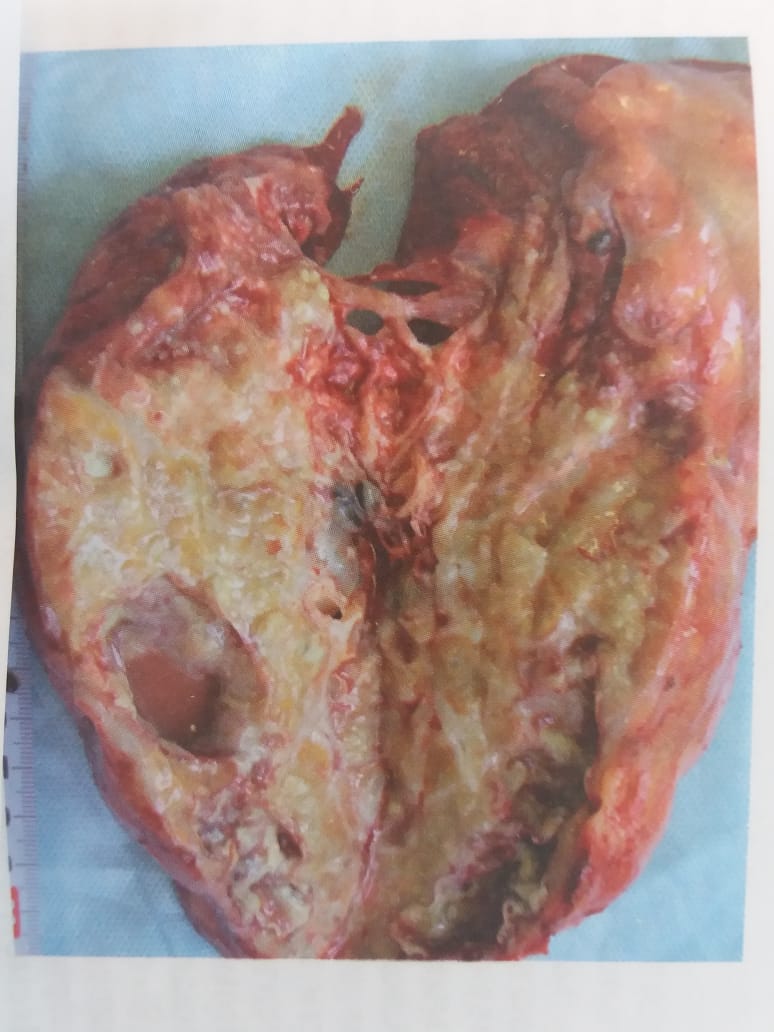
Рис 3.Макропрепат удаленного легкого больного Ж.
При контрольном осмотре через 2 месяца жалоб не предъявляет, состояние относительно удовлетворительное. Послеоперационный рубец без воспалительных изменений.
Таким образом, хирургическое лечение казеозной пневмонии, хотя и имеет более чем полувековую историю в практике отечественного здравоохранения, еще не заняло полагающегося ему места в лечении остропрогрессирующих форм туберкулеза легких. Если в 1976 г., по данным А.И. Струкова и соавт. (1976), частота обнаружения казеозной пневмонии на вскрытии умерших от туберкулеза достигла 67,7%, то в 1996г., по данным Г.В. Кобалевой и соавт, ( 1994),-64%.
Даже самые приблизительные подсчеты позволяют утверждать, что активация хирургической тактики у этой категории больных позволит существенно повлиять на результаты лечения туберкулеза легких в целом.
Хирургическое лечение казеозной пневмонии является крайне актуальным.
Б.С.Кибрик и О.Г.Челикова (2002), анализируя лечение 128 больных с впервые выявленной казеозной пневмонией, констатировали летальный исход в 74% случаев, а в 17%-формирование фиброзно-кавернозного туберкулеза; клинического излечение удалось достигнуть лишь у 9% пациентов и у всех благодаря хирургическому лечению.
С.А.Степанов и соавт. (1995) сообщили, что из 55 больных казеозной пневмонией в стационаре умерли 80%; по данным В.А. Черкасова и соавт. (2000), в первые 3 мес консервативного лечения умерли 49,4% больных. Высокую долю умерших в ранние сроки с момента выявления казеозной пневмонии отмечали и другие авторы; по их данным, умирали от 39,7 до 60% пациентов.
По данным О.П. Дрыги (2004), при консервативном лечении 81 пациента с казеозной пневмонией удалось на стационарном этапе достичь абациллирования мокроты лишь у 16% больных, полости распада закрылись только в 3,7% случаев. Умерли в стационаре 31% пациентов; 3 года после выписки пережили менее 20% больных.
Ограниченные казеозные процессы (лобарные и сублобарные) приводят к смерти пациентов реже, но и они без хирургического лечения остаются прогностически неблагоприятными. Так, Р.Ш.Валиев (1996), изучив результаты лечения 108 больных лобарной казеозной пневмонией, определил летальность 27,3%. Он указывал, что при длительном полноценном комплексном лечении у 18,2% больных удалось добиться стабилизации процесса и абацилирования. Однако и в этих случаях речь шла только о санации каверн, а не об их закрытии. Только у одного пациента констатировано клиническое излечение лобарной казеозной пневмонии, при этом закрытие полости наступило вследствие ее заполнения, а не рубцевания.
В связи с бесперспективностью консервативной терапии многие ведущие фтизиатры и фтизиохирурги пришли к выводу о необходимости хирургического лечения больных казеозной пневмонией.
Парадокс тем не менее заключается в том, что на практике при наиболее угрожающей жизни пациента и являющейся абсолютным показанием к хирургическому лечению форме туберкулеза операции производят крайне редко. Чрезвычайно высокий риск развития послеоперационных осложнений удерживает большинство фтзиохирургов от применения активной хирургической тактики при лечении пациентов этой категории. Так, по данным Б.С.Кибрик и соавт (2002), были оперированы лишь 9% из наблюдавшихся больных казеозной пневмонией Т.И. Морозовой и соавт. (2005)- 3,9%, Г.В. Зыряновой и соавт.(1998)-3%; другие авторы сообщают, что хирургическое лечение у больных этой категории не применяли.



























